سردرد ناشی از عصب تحت فشار گردنی
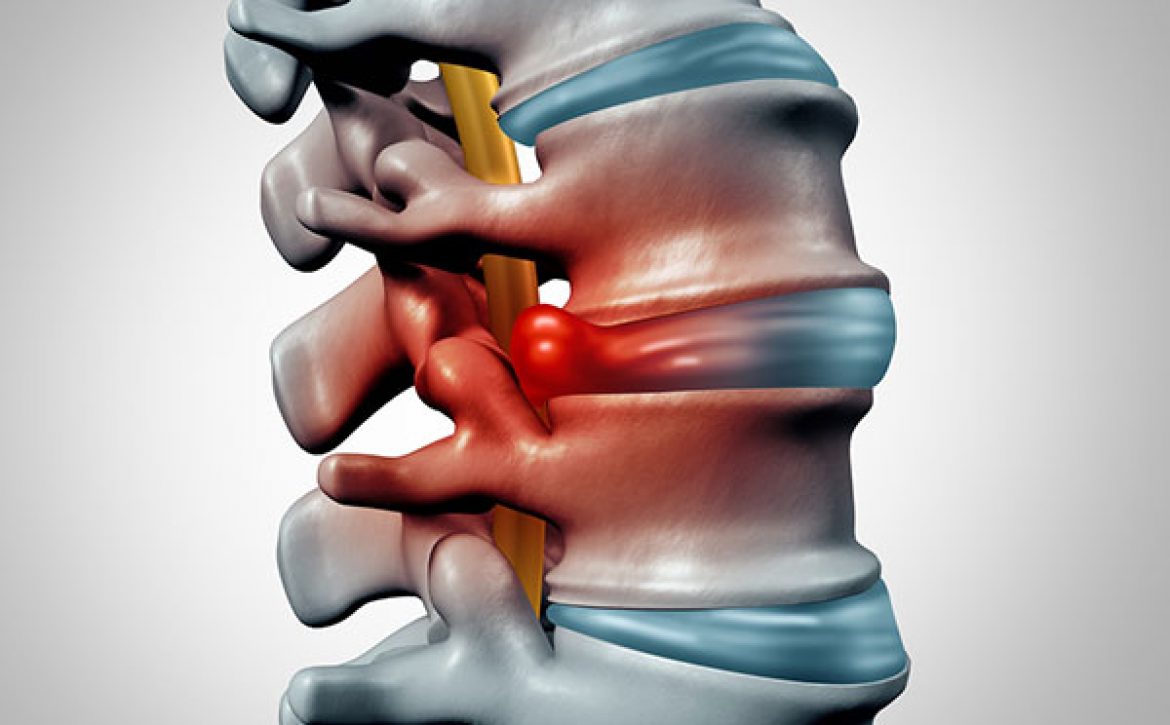
در ابتدا یک سؤال، آیا شک دارید که یک عصب تحت فشار در گردن شما دلیل سردردهایتان است؟ عصب تحت فشار گردنی هنگامی رخ میدهد که ریشه یک عصب در ناحیهای مانند گردن تحت فشار یا تحریک قرار میگیرد. در پزشکی به این وضعیت رادیکولوپاتی گردنی میگویند. این وضعیت در مردان شایعتر است و بیشتر در افراد ۵۰ تا ۵۴ سال شیوع دارد و با چند علامت قابل تشخیص است.
علائم عصب تحت فشار گردنی
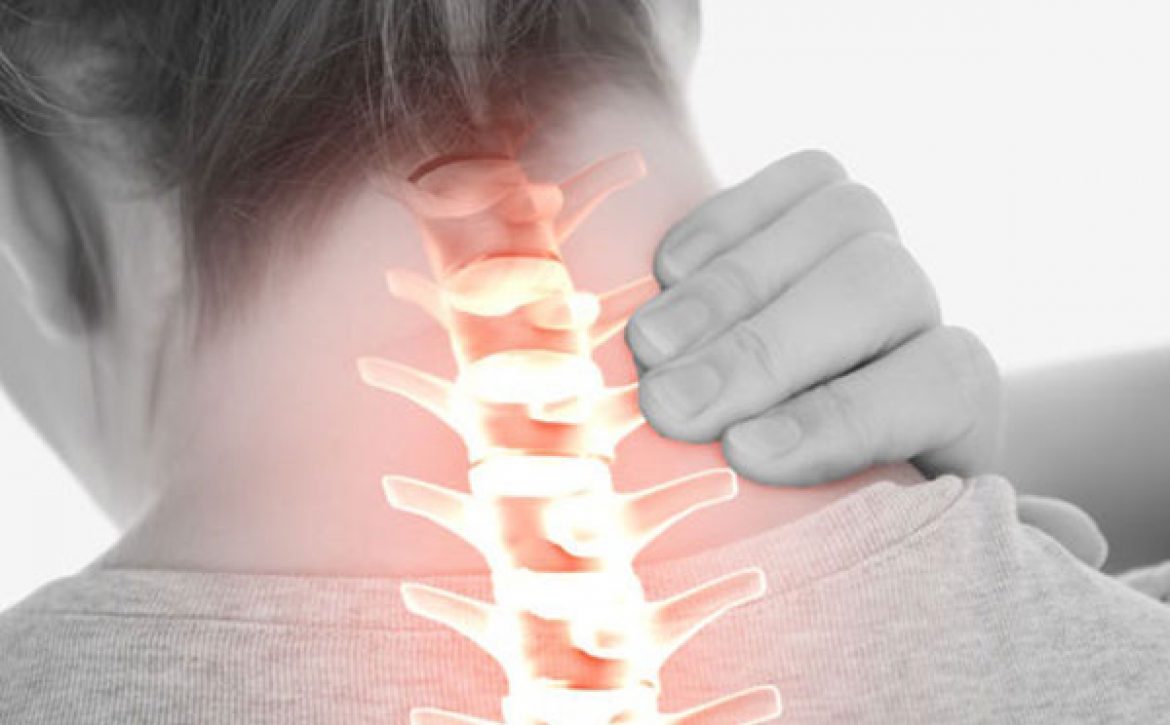
گرچه غالباً اولین علامتی نیست که توصیف میشود، اما بسیاری از افرادی که به اختلال عصب تحت فشار گردنی مبتلا هستند از سردرد رنج میبرند. هنگامی که ریشههای عصب فوقانی درگیر میشوند، سردرد به عنوان سردرد سرویکوژنیک توصیف میشود. با این حال، سردردهای ناشی از اعصاب پایین گردن شایعتر هستند.
معمولاً احساس درد در همان طرفی است که ریشه عصب آسیب دیده قرار دارد و همان محل معمولاً به عنوان منبع درد توصیف میشود. غالباً، سردرد از پشت سر به سمت پیشانی تیر میکشد و هنگامی که عضلات گردن در همان طرف عصب فشرده را فشار میدهید، آرامش خاصی حس میکنید.
همچنین علائم دیگر عصب تحت فشار گردن ممکن است شامل موارد زیر باشد:
- اسپاسم عضلات
- درد هنگام حرکت گردن
- درد یک طرفه شانه و بازو
- بی حسی و گزگز
- ضعف
لازم به ذکر است علائمی مانند تب، کاهش ناگهانی وزن، دردی که مخصوصاً در شب شدیدتر است یا داشتن سابقه سرطان یا سیستم ایمنی سرکوب شده (همراه با این درد جدید) نیاز به مراقبت فوری پزشکی و مراجعه به اورژانس دارد.
شرایط خاص پزشکی مانند سرطان، آبسه ستون فقرات یا بیماری به نام میلوپاتی گردنی نیز میتواند باعث علائمی بسیار شبیه به درد گردن رادیکولیت باشد.
علت ایجاد عصب تحت فشار گردنی
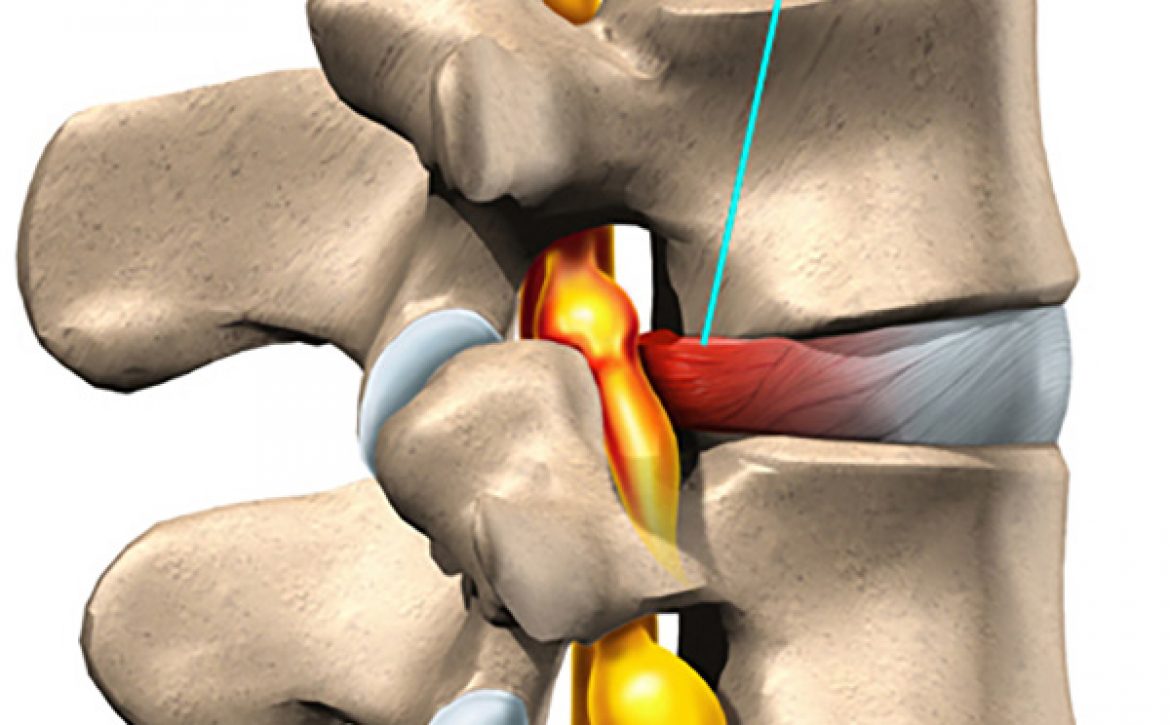
به طور کلی، عصب گیره شده در گردن تحت یکی از شرایط زیر ایجاد میشود:
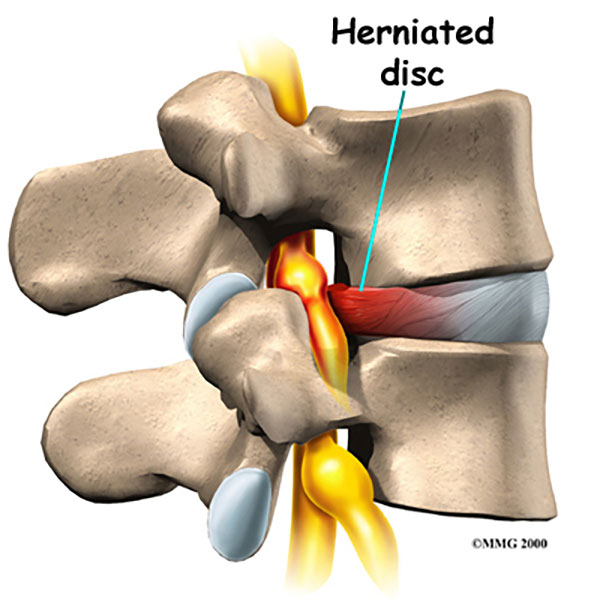
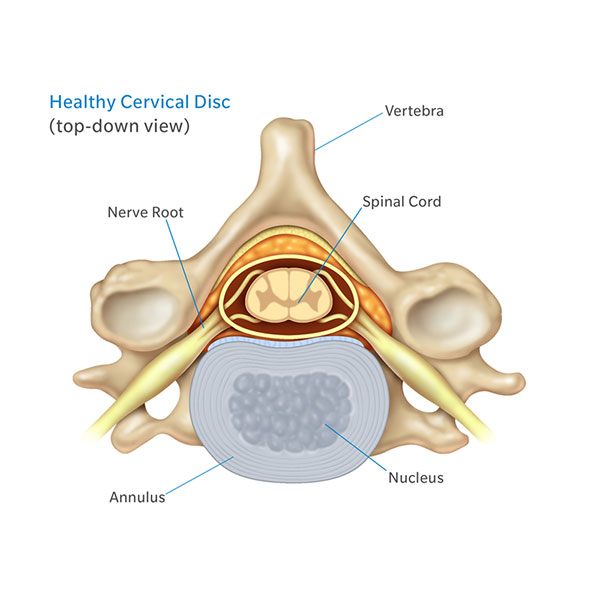
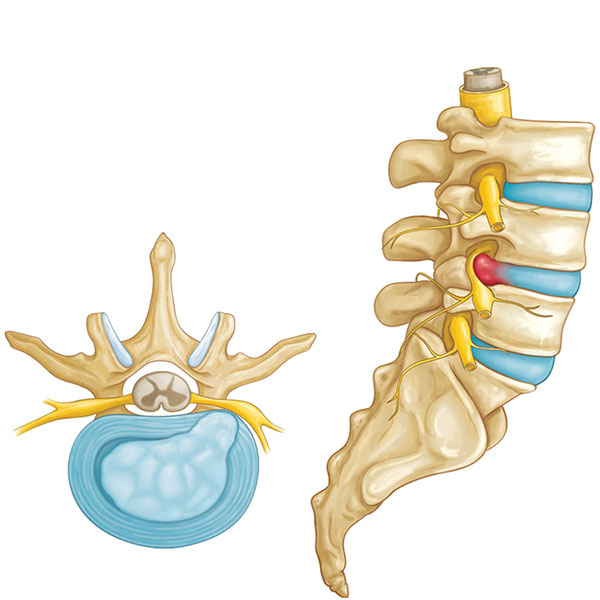
- فتق دیسک: بیرون زدگی دیسک واقع در بین مهرههای ستون فقرات
- تنگی کانال نخاع گردنی: باریک شدن کانال نخاع
- بیماری دژنراتیو دیسک: ایجاد خارش یا تحریک عصب توسط خارهای استخوان در اثر گسترش آرتروز به ستون فقرات (شایعترین علت)
عصب تحت فشار گردنی چگونه تشخیص داده می شود؟
معاینه جسمی کامل توسط پزشک، ممکن است تمام چیزی باشد که شما برای تشخیص عصب تحت فشار گردنی نیاز دارید. همچنین پزشک احتمالاً رفلکسهای شما را نیز بررسی میکند، چراکه ممکن است رفلکسهای عمقی تاندون (بخصوص از ناحیه سه سر) وجود داشته باشد.
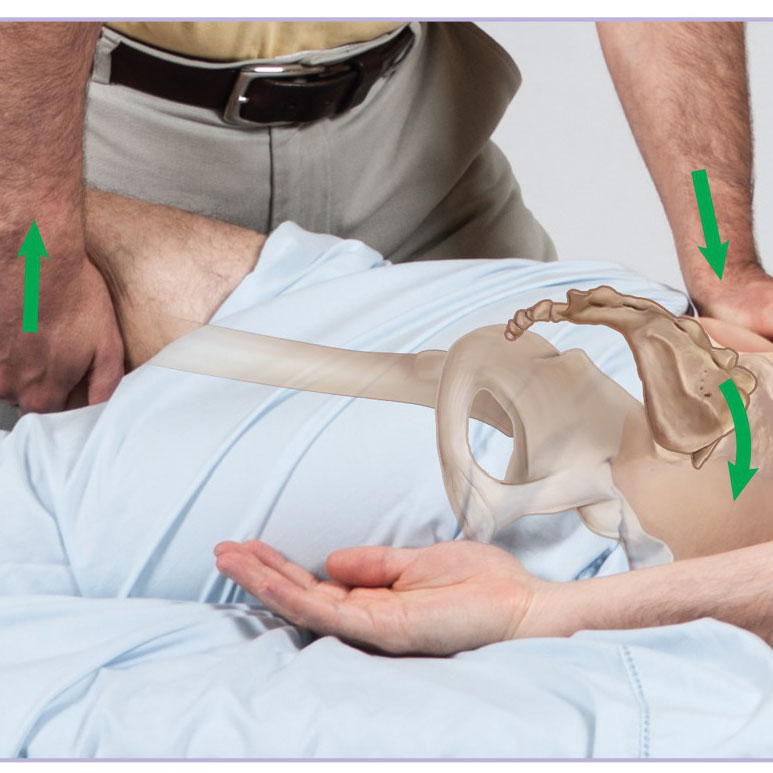
یک آزمایش تشخیصی مانور Spurling نامیده میشود که در آن دکتر و یا متخصص سر شما را در حالی که به طرف آسیب دیده خم شده به سمت بالا یا پایین فشار میدهد ۳ اگر این فشار رو به پایین علائم با تولید علائم مذکور همراه بود (مانند درد، بی حسی یا گزگز) پس میتوان تشخیص داد که شما مبتلا به عصب تحت فشار هستید.
تصاویر عکسبرداری مانند تصویربرداری رزونانس مغناطیسی (MRI)، تصویر توموگرافی کامپیوتری ستون فقرات (CT ستون فقرات گردنی)، یا میلوگرافی توموگرافی کامپیوتری (CT میلوگرافی) نیز میتوانند تشخیص عصب تحت فشار گردنی را را تأیید کند. اما همیشه لازم نیستند. ۳
از تصویربرداری بیشتر برای رد کردن بیماریهای جدی یا حتی تهدید کننده زندگی که به درد گردن مربوط میشود استفاده میکنند؛ مانند فشردگی نخاع، عفونت، سکته مغزی یا حتی سرطان و یا ترومای شدید در صورت ضربه (مانند بعد از تصادف اتومبیل)
در پایان، اگر فکر میکنید سردرد شما یکی از علائم احتمالی عصب تحت فشار است، لطفاً به پزشک مراجعه کنید تا مورد ارزیابی صحیح قرار بگیرید.
درمان عصب تحت فشار گردنی
ضد التهابهای غیر استروئیدی NSAIDs)) به طور کلی برای تسکین درد حاد از یک عصب تحت فشار گردنی تجویز میشوند. گاهی نیز از استروئیدهای خوراکی استفاده میشود، اما به دلیل عوارض جانبی بالقوه باید از مصرف طولانی مدت آن اجتناب شود.
مثل همیشه، لطفاً قبل از مصرف هر دارویی با پزشک خود مشورت کنید، زیرا همه آنها اثرات جانبی بالقوهای دارند. به عنوان مثال، شل کنندههای عضلانی ممکن است باعث آرامش شوند و NSAID ها میتوانند باعث زخم معده و خونریزی، مشکلات کلیوی و واکنش آلرژیک در برخی از افراد شوند.
فیزیوتراپی نیز یک درمان مکمل است که میتواند داروهای رادیکولوپاتی عصب گردن را همراهی کند. ۳ بلوک عصبی که در آن استروئیدها به عصب آسیب دیده تزریق میشوند تا التهاب را تسکین دهند، همچنین یک عمل است که در صورتی که فرد با وجود مصرف دارو و فیزیوتراپی به درد خود ادامه دهد، گاهی اوقات استفاده میشود.
اگر علایم افرادی که تحت رادیکولوپاتی گردنی قرار دارند با وجود درمانهای فوق (معمولاً چهار تا شش هفته) همچنان ادامه داشته باشد، آنها اغلب برای تصویربرداری و جراحی ستون فقرات ارجاع داده میشوند.
عصب تحت فشار چگونه درمان میشود
هنگامی که با «درد رادیکول» در گردن به پزشک مراجعه میکنید، پزشک ابتدا علائم خطرناک دیگر را مورد ارزیابی و بررسی قرار میدهد. برای مثال:
- مشکل در راه رفتن یا ضعف پا
- اختلال در عملکرد روده یا مثانه
- سابقه تب، کاهش وزن، سرطان یا ضعف سیستم ایمنی بدن
- سن کمتر از ۲۰ سال یا بالاتر از ۵۰ سال
- شروع درد شدید و ناگهانی (این میتواند نشان دهنده تشریح شریان گردنی باشد)
- سایر علائم عصبی مانند مشکل در گفتار یا بلع (این میتواند نشان دهنده سکته مغزی باشد)
در صورت وجود علائم خطرناک، پزشک آزمایش خون، تصویربرداری از سر یا گردن را تجویز میکند، شما را به متخصص ارجاع میدهد یا احتمالاً شما را به اورژانس میفرستد. همه چیز بستگی به تشخیص آنها و فوریت شرایط دارد.
اگر نگرانیها بابت علائم خطرناک دیگر رفع شد و پزشک شما «عصب تحت فشار گردنی» یا رادیکولوپاتی گردنی را تشخیص دهد، احتمالاً مدیریت محافظه کارانه را برای تقریباً دو تا هشت هفته توصیه میکند.
منظور از مدیریت محافظه کارانه چیست؟
مدیریت محافظه کارانه به روشهای غیر تهاجمی اشاره دارد که میتواند تا زمان رفع تحریک و فشرده سازی عصب، باعث تسکین ناراحتی شما شود (معمولاً ترکیبی از داروها و فیزیوتراپی)
- یک ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن یا Aleve (ناپروکسن)
- اگر درد شدید داشته باشید یک استروئید خوراکی مانند پردنیزولون
از نظر تمرین و فعالیت ورزشی، بهتر است فعالیت بدنی که موجب تشدید درد میشود نداشته باشید. البته دقت کنید که خوابیدن در رختخواب به مدت طولانی و بی تحرکی میتواند بهبودی شما را به تأخیر بیندازد. بهترین شرایط برای شما این است که به کارهای روزمره خود ادامه دهید و فعالیتهای اذیت کننده و تشدید کننده درد را محدود کنید.
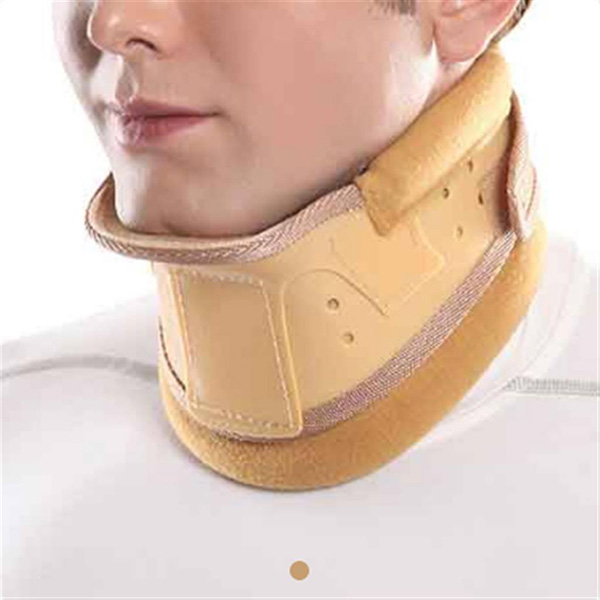
هنگامی که درد حاد با دارو بهبود یافت، پزشک شما فیزیوتراپی را برای کمک به شما در حفظ و گسترش دامنه حرکت گردن و همچنین تقویت عضلات گردن / کمر / شانه توصیه میکند. از دیگر روشهای درمانی که پزشک ممکن است برای عصب تحت فشار پیشنهاد کند، استفاده از گردن بند طبی یا بالش یا تراکشن گردن است.
اگر علائم عصب تحت فشار از بین نرود چه؟
اگر بعد از شش تا دوازده هفته، علائم شما ادامه داشت، پزشک احتمالاً ارزیابی جهت فرآیند تشخیص مجدد را آغاز میکند. برای مثال احتمالاً تصویر برداری MRI یا CT اسکن از قسمت فوقانی ستون فقرات را تجویز میکند. ۱ همچنین ممکن است یک مطالعه هدایت عصب (NCS) و الکترومیوگرافی (EMG) را نیز توصیه کند. گاهی اوقات تشخیص شما پیچیدهتر است و برای درک بیشتر منبع درد شما نیاز به مراقبت توسط یک متخصص ستون فقرات هستید.
با وجود رادیکولوپاتی مداوم گردنی، علیرغم روشهای درمانی محافظ کارانه، گزینههای درمانی دیگری نیز وجود دارد که عبارتند از:
- بلوک عصبی اپیدورال – یک آستروئید به فضای نزدیک ستون فقرات تزریق میشود و روی ریشه عصب آسیب دیده پخش میشود و باعث آرامش میشود
- عمل جراحی
جراحی عصب تحت فشار گردن
اگر رادیکولوپاتی گردنی شما با مدیریت محافظه کارانه بهبود نیافته و یا دچار ضعف شدیدتر شوید، مانند اختلال در بلند کردن بازو و سخت شدن حرکت دادن آن، جراحی یک روش منطقی است. ۱ همچنین اگر کوچکترین اثری از درگیری گردن مبنی بر میلوپاتی در تصویر برداری از نخاع وجود داشته باشد، پزشک با یک جراح جهت انجام عمل جراحی مشورت میکند. تعیین نیاز به جراحی موضوعی است که باید با دقت در مورد آن صحبت کنید تا اطمینان حاصل شود که مزایای آن بیشتر از آسیبهای احتمالی است.
سخن آخر
خبر خوب این است که اکثریت غالب مردم مبتلا به عصب تحت فشار گردنی، به طور مطلوبی از طریق مدیریت محافظه کارانه بهبود مییابند. ۱ گفته شد، برخی از آنها عود میکنند و باید پروسه قبلی خود را که شامل دارو و یا فیزیوتراپی میشد تکرار کنند. مهم است که برنامه تشخیص و درمان خود را با پزشک مرور کنید تا بهبود و راحتی شما به حداکثر برسد.