مهم ترین علل و علائم میگرن چیست؟
کندروزیس به معنی “خرابی غضروف” و بصورت دقیقتر، تحلیل بافت همبند بالشتکی بین مفاصل، به دلیل عواملی مانند استفاده بیش از حد، آسیبدیدگی و افزایش سن است. کندروزیس که معمولاً با نام آرتروز هم شناخته میشود، اغلب در زانو، دست، لگن، گردن و کمر اتفاق می افتد و باعث درد و خشکی در مفصل میشود. همچنین باید توجه داشت که کندروز بطور کامل قابل درمان نیست، اما روشهای درمان مناسب، میتوانند به کندی پیشرفت بیماری، کاهش ناراحتی و بازیابی تحرک کمک کنند.
آرتروز (کندروزیس) می تواند در هر مفصلی ایجاد شود، اما موارد زیر رایجترین مکانهایی هستند که امکان بروز آرتروز در آنها وجود دارد.
دوندهها و افرادی که اضافه وزن دارند، مستعد ساییدگی و فرسودگی در زانوها هستند. این وضعیت که به نام کندروزیس پاتلوفمورال (PF) نیز شناخته میشود به معنی تحلیل غضروف در سطح کلاهک زانو میباشد. این بیماری با نام کندرومالاسی نیز شناخته میشود و شدت آن در مقیاس یک تا چهار درجه بندی می شود.
خارهای استخوانی ممکن است در مفاصل انگشتان دست نیز، منجر به تورم و حساسیت شوند. بسیاری از بیماران مبتلا به این وضعیت، درد را در پایه انگشت شست خود تجربه می کنند. تحلیل رفتن غضروف در دست، مهارتهای حرکتی ظریف را در فعالیتهای روزمرهای مانند نوشتن، بستن بند کفش، نگه داشتن وسایل آشپزی، بستن دکمه لباس و تایپ کردن، مختل می کند.
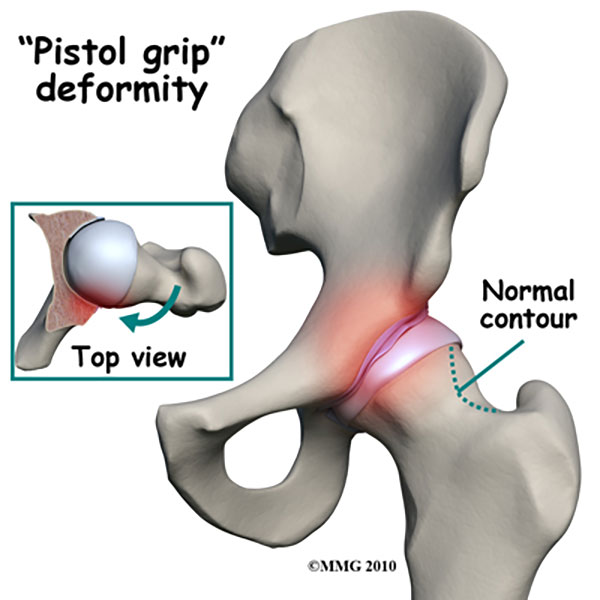
مفصل لگن یک مفضل توپی (گوی و کاسه) است که وظیفهی آن تحمل وزن بدن است. غضروفهای این مفصل برای فراهم کردن امکان حرکت روان و آسان، سطح داخلی مفصل را میپوشانند. اما اگر این غضروفها تحلیل بروند، اصطکاک بین استخوانها منجر به رشد خارهای استخوانی می شود. کندروزیس در مفصل لگن می تواند راه رفتن را دشوار کند و باعث خشکی و درد شود.
آرتروز (کندروزیس) می تواند در ستون فقرات و گردن نیز رخ دهد. از آرتروز در ناحیه گردن معمولا با عنوان اسپوندیلوز گردنی یاد میشود. غلافهای غضروفی در بین هر مهره ستون فقرات، از فشرده شدن استخوانها به یکدیگر محافظت می کنند. اما تحلیل این غضروفها، موجب بروز التهاب و درد میشود و امکان خواب یا انجام فعالیتهای روزمره را با مشکل روبرو میکند.
با اینکه اکثریت قریب به اتفاق کمردردها کوتاه مدت هستند و در عرض یک هفته برطرف می شوند. اما، آرتروز ناحیه کمر یکی از دلایل احتمالی کمردردهای مزمنی است که به نظر می رسد با گذشت زمان برطرف نمیشوند.
تحلیل رفتن غضروف در ستون فقرات، به رشد زائدههای استخوانی در مهرهها کمک میکند و این زائده ها، میتوانند به اعصاب کمر فشار وارد کنند.

کندروزیس زانو اغلب با انواع خاصی از ورزش یا چاقی مرتبط است، به گونه ای که هر پوند وزن اضافی در قسمت بالاتنه، نیرویی معادل چهار پوند نیرو بر روی مفصل زانو وارد میکند.
ورزشکاران استقامتی که در مسافت های طولانی میدوند نیز، یکی از گروه های مستعد درد مفاصل هستند. زیرا ورزشهای سرعتی که به حرکات سریع و پویا نیاز دارند (مانند بسکتبال و تنیس) نیز روی زانوها فشار زیادی وارد میکنند.
اگرچه ورزشهای با ایمپکت بالا خطر آرتروز را افزایش می دهند، اما سبک زندگی بی تحرک نیز خود یک عامل خطر برای کندروز محسوب میشود. زیرا،س عضلات ضعیف قادر به حمایت از مفاصل نیستند، و آنها را تحت فشار بیشتری قرار میدهند.
آرتروز (کندروزیس) در افراد بالای ۵۰ سال نیز شایع است. زیرا، افزایش سن دلیل اصلی تحلیل رفتن غضروف در طول زمان است. البته عامل ژنتیک نیز به خصوص هنگامی که آرتروز در اثر التهاب ایجاد شود، در بروز آن نقش دارد. ساختار استخوانهای ما نیز میتواند احتمال بروز کندروزیس را تحت تأثیر قرار دهد. به عنوان مثال افرادی که سوکتهای مفصل لگن آنها به طور طبیعی کم عمق است (بیماری به نام دیسپلازی مفصل لگن)، بیشتر در معرض خطر ابتلا به آرتروز لگن هستند.
همچنین، انجام حرکات تکراری در طی چندین سال منجر به استفاده بیش از حد از مفصل میشود و میتواند غضروف را فرسوده کند. در جراحات و جراحیها نیز ممکن است غضروف آسیب ببیند و در گذر زمان منجر به بروز آرتروز شود.
در صورتی که کندروزیس در مراحل اولیه و قبل از پیشرفت آرتروز شدید تشخیص داده شود، میتوان عوارض آن را با گزینه های درمانی غیرتهاجمی مدیریت کرد. کالج روماتولوژی آمریکا (ACR)، برای افراد مبتلا به آرتروز دست، زانو یا مفصل لگن، اقدامات زیر را توصیه میکند:
در افراد دیابتی نیز، کنترل سطح قند خون از طریق انتخاب سبک زندگی سالم می تواند پیشرفت آرتروز را متوقف کند. زیرا قند خون بالا غضروف را سفت، ضعیف و در نتیجه مستعد آسیب میکند. دیابت همچنین به ایجاد التهاب کمک می کند و باعث تشدید درد مفصل میشود.
معمولا به منظور کاهش درد مفصل مرتبط با کندروز خفیف تا متوسط، همراه با روشهای درمانی غیر جراحی، از دارو هم استفاده میشود. معمولا پزشکان برای تسکین درد، داروهای بدون نسخه مناسب درد و التهاب نظیر استامینوفن و داروهای ضد التهاب خوراکی یا موضعی غیر استروئیدی (NSAID) را تجویز میکنند.
انجمن ACR، استفاده موضعی از NSAID ها را قبل از استفاده از داروهای خوراکی توصیه می کند. هدف از این کار این است که ابتدا مسیری که دارای اثر محلی باشد امتحان شود و نه یک مسیری که کل بدن را تحت تاثیر قرار میدهد.
داروهای تجویزی که برای آرتروز توصیه می شوند نیز، ترامادول و دولوکستین هستند. در حال حاضر، تزریق کورتیکواستروئید ها به طور مستقیم به مفصل آسیب دیده دست یا مفصل لگن یا زانو نیز، توسط ACR قویاً توصیه میشود.
کرمهای حاوی کپسایسین نیز (یک ترکیب طبیعی در فلفل تند) ممکن است در تسکین درد موقتی آرتروز زانو موثر باشند. انجمن ACR نیز در حال حاضر استفاده موضعی از کپسایسین را برای آرتروز زانو بلامانع میداند. اما، در ارتباط با آرتروز دست، توصیه میکند که از این کرمها استفاده نشود. البته دلیل توصیه به عدم استفاده از این کرمها برای دست، کمبود شواهد مثبت و احتمالاً در نظر گرفتن افزایش احتمال خطر ورود دارو به چشم از طریق دست است.
همچنین، پزشک ممکن است مکملهایی مانند ویتامین K و کلسیم را نیز به منظور تقویت استخوانها و مفاصل پیشنهاد دهد. اما، برای آنکه چنین مکملهایی تاثیر قابل توجهی ایجاد کنند، به دو تا سه ماه زمان نیاز است.
گلوکزآمین نیز یکی از مکملهای غذایی پر کاربرد است که برای سلامت استخوان و مفاصل همراه با کندرویتین استفاده میشود. اما هیچگونه شواهدی مبنی بر تاثیر مثبت این مکملها در ارتباط با کنترل آرتروز مفصل لگن یا زانو یافت نشده است و استفاده از آنها در این موارد اکیداً منع میشود. هرچند مکملهای کندرویتین ممکن است برای آرتروز دست مفید باشند. در ارتباط با داروها و مکملها، همیشه باید با پزشک خود مشورت کنید.

در صورتی که عوارض کندروزیس تا حد بروز درد یا محدودیتهای حرکتی شدید پیشرفت کند، درمان از طریق جراحی میتواند یک راه حل دائمی و موثر باشد. زیرا مصرف مقادیر بالایی از داروهای مسکن، عدم امکان ورزش یا نداشتن خواب راحت، سناریوهای ایدهآلی برای سلامتی نیستند.
همچنین در صورتی که خطرات وضعیت و برنامه درمانی فعلی شما بیش از مزایای آن باشد نیز، زمان خوبی برای در نظر گرفتن جراحی میباشد. اما برای اطلاع از جزئیات و روشهایی که برای شرایط شما توصیه میشود، باید با پزشک خود مشورت کنید.
جراحی ممکن است شامل چندین مرحله، از جمله جراحی آرتروسکوپی برای از بین بردن بافت ملتهب و به دنبال آن،فرایند تثبیت یا جایگزینی غضروف از دست رفته، باشد.
روند بهبودی پس از جراحی مفصل نیز میتواند مسیری طولانی باشد و نیاز به همکاری و مشارکت بیمار در مراحل توانبخشی دارد. اینکه سلامتی شما پیش از عمل جراحی، در بهترین حالت ممکن باشد نیز، شانس بهبودی پس از درمان را افزایش میدهد.
این جمله مشهور “پیشگیری بهتر از درمان است”، در مورد مفاصل معنی بیشتر پیدا میکند. محافظت از مفاصل در جوانی، باعث سادهتر شدن مشکلات مربوط به آن ها، در سال های پیری میشود.
اما گاهی اوقات، عوامل مرتبط با کندروزیس در کنترل ما قرار ندارند و برای رسیدن به کیفیت زندگی بهتر، انجام عمل جراحی، تنها گزینه ما خواهد بود. در هر صورت، مشورت با پزشک و متخصصان آگاه، به شما در انتخاب راه حل صحیح کمک خواهد کرد.
فضای اپیدورال ناحیه ای از آناتومی ستون فقرات است که بین کانال مهره و نخاع قرار دارد. اما با اینکه این ناحیه در داخل کانال نخاعی قرار دارد، فضای خارجی نخاع را شامل نمیشود.
سه لایه بافت نخاع را میپوشانند و بین هر یک از آنها “فاصله و فضایی” وجود دارد. فضای اپیدورال فضای بین خارجیترین لایه بافت و سطح داخلی استخوانی است که نخاع از آن عبور میکند (یعنی سطح داخلی کانال نخاعی)، فضای اپیدورال طول ستون فقرات را نیز میپیماید.
دو “فضای” دیگر نیز که در خود نخاع واقع هستند، فضاهای سابدورا (زیر سخت شامه) و ساب آراکنویید (زیر عنکبوتیه) نام دارند. نام این فضاها از نام برخی از بافتهای پوشاننده نخاع گرفته شده است.
فضای اپیدورال از چربی، شریانها، عروق، ریشه عصب نخاعی و لنف تشکیل شده است.
چربی موجود در فضای اپیدورال به جذب شوک و ضربه کمک می کند، و باعث حافظت از سایر محتویات این ناحیه و همچنین دورا (سخت شامه) میشود. دورا خارجی ترین لایه پوششی است که مننژ یا شامگان نامیده می شود و نخاع را احاطه کرده است. بیشتر داروها نیز از طریق بیرون دورا، به درون فضای اپیدورال تزریق میشوند.
مواد مورد نیاز استخوانها و رباطهای موجود در این فضا و همچنین قسمت گردنی نخاع نیز توسط خونرسانی از طریق شریان ها تامین میشود. شریانها بیشتر در کناره های فضای اپیدورال قرار میگیرند و در صورت آسیب دیدگی شریانها در این بخش، ممکن است هماتوم تشکیل شود (تورم حاصل از لخته و جمع شدن خون)، و خونرسانی به نخاع مختل و یا به طریقی دیگر تحت تاثیر واقع شده و به خطر بیفتد.
سرخرگهای اپیدورال از طریق بسیاری از گذرگاههایی که در فضای اپیدورال وجود دارد وارد این فضا میشوند.
سیاهرگهای اپیدورال عمدتا در قسمت جلویی و جانبی این فضا قرار دارند و در تغییرات حجمی که در این فضا اتفاق میافتد نقش دارند و به نوبه خود ممکن است در انتقال دارو و همچنین گسترش عفونت مربوط به خون از طریق ستون فقرات تأثیر بگذارند.
لنفها در فضای اپیدورال نزدیک به دورا قرار دارند و وظیفه آنها حذف مواد خارجی از فضای اپیدورال و ساب آراکنویید (زیر عنکبوتیه) است.
اگر تا کنون برای کاهش التهاب یا تسکین علائم عصبی بازو یا پا، تزریق انجام داده باشید، احتمالا این تزریق در فضای اپیدورال انجام شده است. در این روش درمانی، برای توزیع دارو ، یک سوزن دقیقا روی ریشه عصب نخاعی فشرده شده که در بیشتر موارد محل شروع درد است، فرو برده میشود. این دارو ممکن است بیحس کننده موضعی، داروی استروئیدی یا ترکیبی از این دو باشد.
اگرچه تزریق اپیدورال شامل سوراخ شدن پوست و دسترسی به ساختارهای داخلی بدن میشود، اما پزشکان بدلیل آنکه چنین روشی از نوع جراحی نیست، این روش درمانی را یک روش کم و حداقل تهاجمی می دانند. برخی از متخصصان از این روشهای کم تهاجمی، به عنوان درمان های “محافظه کارانه” نیز یاد می کنند.
تزریق اپیدورال از رایج ترین روشهای درمان کمر درد است و متداولترین نوع آن، تزریق اینتر لامینار است.
در تزریق اینتر لامینار، سوزن در راستای بالا به سمت سر شما و بین دو لامینای مجاور نشانهگیری میشود. لامینا بخشی از حلقه استخوانی است که در پشت بدنه مهره قرار دارد.
طبق ارزیابی که محققان در سال ۲۰۱۲ انجام دادند، شواهد خوبی مبنی بر تاثیر تزریق اپیدورال (به شرط استفاده از داروهای بیحس کننده موضعی و استروئیدی) بر تسکین درد ناشی از ریشه عصب فشرده شده (رادیکولیت) و فتق دیسک، یافتند. اما این تحقیق تنها در مورد کاهش علائم بوده و شواهدی مبنی بر اینکه تزریق اپیدورال می تواند به بهبود فتق دیسک نیز کمک کند، یافت نشد.
یکی دیگر از شواهدی که محققان در این تحقیق به آن دست یافتند، بهبود عوارض ریشه عصب فشرده شده مرتبط با تنگی نخاع، از طریق تزریق اپیدورال با داروهای بیحسی موضعی یا استروئیدها بود.
همچنین، یک مطالعه دیگر که در سال ۲۰۱۸ منتشر شد، نشان داد که تزریق استروئید اپیدورال در ناحیه گردن، راه مناسبی برای درمان گردن درد مزمن ناشی از تنگی اسپاینال مرکزی است. محققان این مطالعه، همچنین دریافتند که استروئیدهای اپیدورال به ویژه هنگامی که شکل خوراکی این داروهای ضد درد در تسکین عوارض موثر نباشند، بسیار در تسکین درد موثرند.
تقریبا نیمی از زندگی انسان صرف خوابیدن و استراحت میشود. امری مهم و اساسی در زندگی انسان که بروز اختلالات مختلف در آن می تواند بسیار آزاردهنده باشد. انواع مختلفی از بیماری های خواب وجود دارند که هر کدام درمان های متفاوتی دارند.
در خیلی از موارد اصلا توجهی به انواع بیماری خواب نمی شود اما از آنجایی که تاثیر بسزایی در کیفیت زندگی دارد، باید بیشترین اهمیت را برای هر انسانی داشته باشد. از این رو پیشنهاد می کنم حتما کمی وقت گذاشته و انواع بیماری خواب را در این مطلب مطالعه کنید تا بتوانید مشکلات خود را حل یا از بروز آن ها پیشگیری کنید.
بیخوابی، به ناتوانی در به خواب رفتن یا در خواب ماندن اشاره می کند. این اختلال می تواند به سبب پرواز زدگی، اضطراب و تشویش، هورمون ها یا مشکلات گوارشی ایجاد شود. همچنین، بی خوابی ممکن است علامت بیماری دیگری باشد. بی خوابی می تواند برای سلامت عمومی شما و کیفیت زندگیتان، به سبب ایجاد موارد زیر، مشکلآفرین باشد:
متاسفانه، بی خوابی در دنیا بسیار شایع است. تقریبا ۵۰ درصد بالغین حداقل یک بار در طول زندگی خود این اختلال را تجربه کرده اند. بی خوابی، شایع ترین اختلال خواب در بین زنان و بالغین در سن های بالاتر است.
درمان های موثر برای انواع بسیاری از بی خوابی عبارتند از:
به عبارت ساده پرخوابی، نقطه مقابل بیخوابی است. برخلاف افراد مبتلا به بیخوابی که از کمبود خواب رنج میبرند، افراد مبتلا به خوابزدگی بیش از حد طبیعی، معمولا ۹ ساعت یا بیشترمیخوابند و در عین حال، وقتی بیدار میشوند احساس میکنند به اندازه کافی نخوابیدهاند. این افراد اغلب با بیدار شدن در صبح مشکل دارند و در طول روز احساس خستگی میکنند.
اختلالات تنفسی شامل تنفس غیرطبیعی، وقفه تنفسی و یا مشکل در نفس کشیدن در طول خواب همراه هستند. خروپف مزمن و آپنه خواب دو عارضه رایج اختلالات تنفسی در خواب هستند.
خروپف ممکن است چندان حاد به نظر نرسد، اما اغلب یک نشانه بزرگ برای آپنه است. آپنه خواب زمانی رخ میدهد که تنفس فرد در طول خواب متوقف میشود و برای آنکه تنفس از سر گرفته شود، مغز به طور ناگهانی از خواب بیدار میشود. این اختلال بر کیفیت زندگی فرد اثرگذار بوده و باعث میشود که او از خواب کافی در حالت REM محروم شود.
آنچه که باعث میشود تشخیص این عارضه دشوار باشد، این است که فرد اغلب نمیفهمد چه اتفاقی برایش افتاده است. ممکن است فرد در طول شب خوب بخوابد، اما روز بعد احساس خستگی کند. افراد دیگر، مانند شریک زندگی فرد هستند که متوجه اختلال تنفسی بیمار در طول خواب میشوند.
اختلالات تنفسی مرتبط با خواب باید جدی گرفته شوند. این اختلال با ایجاد بیخوابی باعث کاهش قدرت شناختی فرد شده و تمرکز روزانه را مختل میکند و همچنین، احتمال ابتلا به دیابت و بیماریهای قلبی را افزایش میدهد. اختلالات تنفسی خواب میتواند زندگی فرد را به اشکال مختلف تهدید کنند. این اختلالات حتی میتواند به کاهش سطح اکسیژن خون، افزایش فشار خون، حملات قلبی و سکته مغزی نیز منجر شود.
آپنه خواب معمولاً با تست چندگانه ی خواب (پلی سومنوگرافی) تشخیص داده می شود. همچنین، درمان های مؤثری برای این بیماری وجود دارد. درمان CSA به کمک درمان بیماری زمینه ای، که موجب این اختلال شده است، انجام شده و برای درمان OSA از دستگاه سی پپ (فشار پیوندی مثبت پیوسته) استفاده می شود.
سایر درمان ها شامل موارد زیر هستند:
حمله خواب یا نارکولپسی با حملههای مکرر خواب در طول روز مشخص میشود. یعنی شما به طور ناگهانی احساس خستگی شدید میکنید و بدون مقدمه ناگهان به خواب میروید.
این عارضه میتواند باعث بروز فلج خواب یا همان بختک خواب نیز بشود که موجب میشود شما بلافاصله بعد از بیدار شدن از خواب قادر به حرکت کردن و فعالیت فیزیکی نباشید.
اگرچه حمله خواب ممکن است به خودی خود اتفاق بیفتد، اما با بیماریهای عصبی خاصی از قبیل اسکلروز چندگانه (ام اس) نیز ارتباط دارد.
بدین صورت است که بیمار هنگام بیدار شدن یا خوابیدن احساس می کند همه اندام هایش فلج شده اند و با وجودی که مغز او بیدار شده است نمی تواند دست و پای خود را حرکت دهد و بلند شود. بیشتر مردم به این حالت بختک می گویند که ممکن است بدون همراهی با نارکولپسی و به تنهایی بروز نماید.
در اکثر اوقات، فلج خواب و توهمات آن با وجود ترسناک بودن بر زندگی و خواب شما تأثیر زیادی نمی گذارد. اگر فلج خواب، به طور مکرر برایتان اتفاق می افتد، می توانید گزینه های درمانی زیر را امتحان کنید:
حالتی است که بیمار در آغاز خوابیدن دچار توهمات بسیار واضحی (بیشتر از نوع بینایی یا شنوایی) می شود که برای او نزدیک به حقیقت می باشد.در ۱۰ درصد بیمارانی که نارکولپسی دارند ممکن است دو حالت توهمات شروع خواب و فلج خواب نیز همزمان وجود داشته باشد.
سندرم کلاین – لوین از بیماری های نادر خواب می باشد که در آن فرد مبتلا که معمولاٌ پسر نوجوانی است، روزها و هفته ها می خوابد و تنها برای خوردن و اجابت مزاج بیدار می شود و دوباره به خواب می رود. این سندرم درمان خاصی ندارد.
خواب پریشی دسته ای از اختلالات خواب است که باعث حرکات و رفتار های غیر عادی در طول خواب می شود. این رفتار ها، شامل موارد زیر است:
علت اصلی پاراسومنیا ممکن است یکی دیگر از اختلالات خواب مثل آپنه خواب باشد. در این صورت، با درمان این بیماری زمینه ای، پاراسومنیا نیز درمان می شود.
سایر درمان ها:
اختلال دوره ای حرکت اندام (PLMS)، غالباً با RLS همراه است و شامل حرکات ناگهانی و مکرر پاها یا بازوها و خواب بوده، که معمولاً در فاصله ی ۲۰ تا ۴۰ ثانیه، در طی چند ساعت، اتفاق می افتند. بسیاری از افراد مبتلا به PLMS تا زمانی که فرد دیگری به آنها نگوید، از داشتن این بیماری آگاه نیستند.
در بیشتر موارد، علت این بیماری ناشناخته است، اما محققان حدس میزنند که دلیل این اختلال، مشکل در سیستم عصبی باشد.
اختلال دوره ای حرکت اندام، در بعضی موارد می تواند به علت آپنه خواب یا استفاده از داروهای ضد افسردگی، اتفاق بیفتد، و به طور معمول با پلی سومنوگرافی تشخیص داده می شود.
اگر PLMS برای خواب شما مشکلی ایجاد نمی کند، نیازی به درمان نیست. در صورت خواب آلودگی بیش از حد در طول روز بدون وجود دلیل دیگر درمان های زیر پیشنهاد می شود:
علت این اختلال می تواند عدم هماهنگی ساعت بیولوژیکی بدن شما، با محیط (مثل چرخه ی طبیعی تاریکی و روشنایی) باشد، که می تواند منجر به بی خوابی یا خواب آلودگی بیش از حد در یک زمان نامناسب شود. در اینجا به برخی از علل این نا هماهنگی اشاره می کنیم:
هنگامی که در ناحیه بین شانه تا ساعد دست، خارش پوست رخ می دهد، به آن خارش براکیورادیال می گویند. نام براکیورادیال، بر گرفته از نام عضله براکیورادیالیس (ماهیچه بازوییزِبَرزَندی) است که دو مفصل را بهم مرتبط میکند.
برای آشنایی کامل با خارش براکیورادیال می توانید این مقاله از سری مقالات سایت دکتر جباری را مطالعه بفرمایید.
علائم خارش براکیورادیال شامل سوزن سوزن شدن، سوزش و خارش در بالای یک یا هر دو بازو میشود و می تواند تا شانه و قسمت فوقانی پشت بدن گسترش یابد. خاراندن پوست نیز اغلب خارش را تسکین نمی دهد و در واقع میتواند حتی علائم را بدتر کند.
این شرایط معمولاً زنان میانسالی را که در آب و هوای گرم زندگی می کنند، را درگیر میکند. اما همه افراد با هر سن و جنسیتی در سراسر جهان ممکن است به این عارضه مبتلا شوند. بیمارانی که در مناطقی با آب و هوای سردتر زندگی میکنند، معمولا در فصل های پاییز و زمستان، علائمشان بهبود مییابد.
در حالی که علت دقیق این بیماری ناشناخته است، اعتقاد بر این است که خارش براکیورادیال به علت آسیب تجمعی در نتیجه تابش خورشید یا گرفتگی ریشه عصب ناشی از بیماریهای تخریب ستون فقرات، مانند تنگی کانال نخاعی، یا فشرده شدن اعصاب در ناحیه گردنی ستون فقرات (نظیر اسپوندیلوز گردنی) رخ میدهد.
در حقیقت، این بیماری ممکن است ناشی از ترکیب تمام موارد بالا نیز باشد.
قرار گرفتن طولانی مدت در معرض اشعه فرابنفش (UV) میتواند منجر به آسیبدیدگی فیبرهای عصبی پوست شود. حال، آسیبدیدگی فیبرهای عصبی پوست خود باعث حساسیت بیشتر عصبها و بروز احساس درد و خارش و نهایتا منجر به بروز علائم خارش براکیورادیال می شود. همچنین، بسیاری از افراد نیز معتقدند که عامل اصلی ابتلا به بیماری ستون فقرات گردنی، قرار گرفتن طولانی مدت در معرض اشعه فرابنفش است.
همچنین از آنجایی اعصاب یکسانی سیگنال های درد و خارش را به مغز منتقل میکنند. وقتی ناحیه پوست خارانده شود، ممکن است در همان ناحیه پوست احساس خارش بیشتری ایجاد بشود و تمایل به خارش افزایش یابد. به این پدیده، چرخه خارش و خراش گفته می شود. این چرخه، در بعضی موارد، به خصوص شب ها که زمان خواب است، بسیار آزار دهنده باشد.
خارش براکیورادیال در اغلب موراد، بر اساس علائم محل خارش و عدم پاسخ به درمانهای معمولی، توسط متخصص پوست تشخیص داده میشود. همچنین بسیاری از افراد مبتلا به خارش براکیورادیال نیز ممکن است متوجه میشوند که فقط قرار دادن بستههای یخ روی پوست آسیب دیده میتواند احساس خارش را در آنها تسکین دهد و در اغلب مواقع، همین نشانه است که منجر به تشخیص قطعی این بیماری میشود.
توجه داشته باشید که اگر بثورات پوستی همراه با خارش داشته باشید، بعید است که دچار خارش براکیورادیال باشید. زیرا خارش براکیورادیال، بثورات پوستی ایجاد نمی کند. از این رو، در صورت وجود بثورات، علت آن معمولاً به راحتی مشخص و درمان میشود. اما در مواردی که بثورات پوستی وجود ندارند، تشخیص بیماری بسیار دشوار است.
همچنین، به دلیل ارتباط نزدیک این بیماری با مشکلات ستون فقرات، متخصص پوست به احتمال زیاد، برای رد احتمال تاثیر مشکلات ستون فقرات (ممکن است عامل بیماری، فشار بر ریشههای عصب بازو باشد)، عکس برداری اشعه ایکس از ستون فقرات گردنی را تجویز کند. زیرا تصویر اشعه ایکس ممکن است تاثیر بیماری دژنراتیو دیسک یا آرتروز، که منجر به خارش براکیورادیال میشوند را نشان دهد.
درمان عوارض خارش براکیورادیال میتواند دشوار باشد. معمولا افراد راه های مختلفی برای متوقف کردن خارش امتحان میکنن، از جمله، استفاده از آنتی هیستامینهای خوراکی و کورتیکواستروئیدهای موضعی، که هیچ یک از آنها مفید نیستند. همچنین ممکن است که بیماران برای تسکین عوارض، استفاده از پد گرمکننده یا حمام آب داغ را نیز آزمایش کرده باشند، که این راهکارها هم تنها به وخیمتر شدن شرایط منجر میشوند.
برای خارش براکیورادیال، روش های مختلفی، با درصدهای موفقیت متفاوت آزمایش شده اند.
پمادهای موضعی مورد استفاده برای بهبود عوارض خارش براکیورادیال، کرم کپسایسین، کرم پراموکسین، کرم دوکسپین، آمیتریپتیلین و کرم کتامین هستند.
کرم موضعی کپسایسین، دارویی است که بر مبنای کاهش ماده شیمیایی تولید شده در انتهای عصب که به عنوان مسئول ایجاد حس خارش و درد شناخته میشود، کار می کند. پراموکسین موضعی نیز یک ماده بیحس کننده است که با تضعیف تکانه های عصبی حسی در پوست عمل میکند. دوکسپین موضعی هم یک کرم آنتی هیستامین است که مواد شیمیایی عامل ایجاد حس خارش را کاهش می دهد.
برخی از افراد نیز مدعی شده اند که استفاده از روشهای درمانی طب سوزنی یا دستکاری ستون فقرات گردنی در کاهش علائم آن ها موثر بوده است. برخی داروهای خوراکی که دردهای عصبی را تعدیل میکنند، مانند گاباپنتین و همچنین داروهای ضد تشنج مانند کاربامازپین و لاموتریژین نیز، اغلب موثر هستند.
در نهایت از آنجا که قرار گرفتن در معرض تابش خورشید، یکی از اصلی ترین محرک های شناخته شده برای بروز خارش براکیورادیال است، لازم است در بخشهایی از پوست که علائم وجود دارد، از ضدآفتاب مناسب استفاده شود و مراقبت های لازم از آن ها به عمل آید.
چگونه می توانید خارش براکیورادیال را در خانه درمان کنید؟
برای کمک به تسکین علائم، میتوانید استفاده از کمپرس یخ را آزمایش کنید. سپس اگر کمپرس یخ در تسکین علائم مفید بود، میتوانید از راهکار های دیگر مثل استفاده از کرم (خنک کننده) منتول نیز استفاده کنید.
چه شرایط دیگری می تواند باعث خارش بازوها شود؟
بسته به علائم دیگر شما، علل احتمالی دیگر خارش بازوها می تواند خشکی پوست، گزش حشرات، فولیکولیت، درماتیت آتوپیک و پسوریازیس باشند. برای یافتن پاسخ دقیق تر به این سوال بهتر است به پزشک خود مراجعه کنید.
تغذیه برای سلامت هر فردی بسیار مهم است. یک فرد عادی باید یک برنامه منظم برای تغذیه خود داشته باشد، چه برسد به یک فرد دارای آسیب نخاعی. این افراد بیشتر از هرکس دیگری باید به فکر سلامتی خود و چیزی میخورند باشند. دکتر جباری بهترین فوق تخصص مغز و اعصاب برای بیماران آسیب نخاعی توصیههایی در خصوص تغذیه دارد که در این مقاله آورده شده است.
به زبان ساده بیماران نخاعی کسانی هستند که دچار ضایعه نخاعی شدهاند. در مورد ضایعه نخاعی باید خدمتتان عرض کنم که به معنای آسیب به طناب نخاعی است. آسیب نخاعی ممکن است به دنبال وقوع حوادث طبیعی، تصادفات یا ضایعات ورزشی ایجاد شود.
تغذیه پس از آسیب نخاعی برای بهبود وضع کلی بدن، ایجاد و حفظ وزن مناسب و همچنین کمک به تنظیم عملکرد روده و مثانه از اهمیت زیادی دارد. در حقیقت رژیم غذایی استاندارد و مناسب میتواند از بروز عوارضی نظیر اضافهوزن، ناهنجاریها و حتی آسیبهای پوستی که در طولانیمدت پیشگیری کنند.
با تعیین درست تغذیه برای بیماران نخاعی، میتوان تمامی مواد مغذی مورد نیاز بدن را تأمین کرد.
مشخصاً اگر یک فرد دارای ضایعه نخاعی، بیشتر از نیاز توان غذا مصرف کند، اضافهوزن پیدا خواهد کرد. هدف از مصرف رژیم غذایی مناسب این است که ضمن تأمین کلیه مواد مغذی مورداحتیاج بدن، کالری مورد نیاز نیز جهت حفظ وزن مناسب تأمین شود.
یک برنامه درست تغذیه برای بیماران نخاعی باید حاوی مواد غذایی زیر باشد. البته توجه داشته باشید میزان و زمان مصرف هرکدام از این مواد غذایی برحسب شرایط بیمار توسط پزشک متخصص تعیین میشود درنتیجه اطلاعات زیر فقط در حد استاندارد عمومی بوده و بیخبر از پزشک خود دست به هیچ اقدامی نزنید.
این گروه غذایی، پروتئین، روی و آهن موردنیاز بدن را تأمین میکند. مصرف دو تا سه وعده در روز و در مجموع حدوداً به میزان ۵ تا ۷ اونس (۱۴۱ تا ۱۹۸ گرم) در روز کافی است.


بهتراست که برشهای بدون چربی گوشت را انتخاب کنید و پوست مرغ را نیز جدا نمایید. همچنین بهتر است که این گروه از مواد غذایی را پخته، آب پز و یا برشتهکنید و از سرخ کردن آنها درون چربیها خودداری نمایید.
گوشتها و مواد غذایی که پروتئین بالایی دارند:
مصرف گوشتهای با چربی زیاد را محدود کنید. ازجمله:
۵ تا ۶ وعده در روز میوه مصرف کنید. هر وعده سبزی شامل نصف فنجان سبزیها پخته و یا یک فنجان سبزی خام است.
هر وعده میوه شامل یک قطعه متوسط از میوهجاتی نظیر سیب، گلابی و پرتقال، نصف موز یا گریپفروت،۴/۳ فنجان توت، یک فنجان هندوانه یا خربزه، و یا ۲/۱ فنجان آبمیوه هست.
این گروه از مواد غذایی ویتامینها، مواد معدنی و فیبر مورد نیاز بدن را تأمین میکند. بهتر است که تا حد امکان نوع تازهی این مواد انتخاب شوند، در صورت عدم امکان از مواد منجمد استفاده گردد. مطمئن شوید که یکی از سبزیها سبز و زرد که حاوی ویتامین آ هستند را حتماً مصرف کرده باشید.
موادی که حاوی ویتامین C زیادی هستند ازجمله مرکبات، توتفرنگی، گوجهفرنگی و یا کلم برکلی را بهطور روزانه مصرف نمایید.
دو یا سه وعده در روز از فرآوردههای لبنی یا سایر غذاهایی که از شیر تهیه میشوند را مصرف نمایید. هر وعده معادل یک فنجان است.
این گروه از مواد غذایی، پروتئین، کلسیم و ویتامینهای D, B, A را تأمین میکنند. البته افراد نخاعی ممکن است نسبت به مصرف کلسیم و سنگهای کلیوی نگرانی داشته باشند و تمایل دارند که مصرف لبنیات را در جیره غذایی خود محدود و یا قطع کنند. ولی این کار توصیه نمیشود.
بهطورکلی مقدار زیادی از کلسیم بدن درنتیجهی بیتحرکی و طی فرآیندهای طبیعی مربوط به دفع کلسیم که ناشی از فقدان تحمل وزن بدن روی استخوان است، از استخوانها دفع میگردد؛ بنابراین مهم است که وعدههای توصیهشده در مورد لبنیات و فرآوردههای غنی از کلسیم را حتماً مصرف نمایید.
توصیه میشود که از فرآوردههای لبنی کمچرب و یا شیر کمچرب استفاده نمایید تا میزان مصرف کالری و چربی شما کمتر شود.
سه تا چهار وعده در روز و در هر وعده یک قاشق چایخوری از گروه مواد چربی استفاده کنید. این گروه، کالری و ویتامینهای K,D,E,A مورد نیاز بدن را فراهم میکند.


چربیهای جامد نظیر کره و مارگارین دارای مقدار زیادی از چربیهای اشباعشده هستند و میتوانند باعث افزایش کلسترول خون شما شوند؛ بنابراین بهتر است که از چربیهای مایع نظیر روغنهای مایع استفاده کنید و بهطورکلی مقدار کل چربی مصرفی خود را محدود نمایید.
انواع غذاهایی که حاوی مقدار زیادی چربی هستند:
همواره سعی کنید فرآوردههای بدون چربی یا کمچرب را انتخاب کنید تا مقدار چربی مخصوصا چربیهای اشباعشده وعدههای غذایی شما کاهش پیدا کند.
بهطورکلی بعد از بروز آسیب نخاعی، نیاز شما به پروتئین ممکن است بیشتر شود. مصرف پروتئین بهاندازه کافی به حفظ سلامتی کمک کرده و از آسیب پوست و عفونتها جلوگیری مینماید.
غذاهای حاوی پروتئین زیاد و چربی کم:
فیبر بخشی از گیاهان است که در بدن انسان نمیتواند هضم شود. و بهطورکلی به دو نوع اصلی تقسیم میشود:
معمولاً انواعی از فیبر هستند که به عنوان مواد خوراکی سبوسدار مطرح میباشند و درواقع بخشهای چوبی یا ساختمان گیاهان را شامل میشوند نظیر پوست میوهجات و سبزیها، پوسته خارجی ( سبوس) دانه گندم.
موادی هستند که غیرقابلحل در آب بوده و در آب به شکل لعاب غلیظ درمیآیند. حبوبات، آرد جو، انواع گلکلم و مرکبات همگی دارای فیبرهای قابلحل هستند. بخصوص سبوس جو منبع بسیار خوبی از این نوع فیبرها محسوب میگردد.
فیبرهای غیرقابلحل، معمولاً باعث تسریع عبور مواد از دستگاه گوارش میشوند، درحالیکه فیبرهای قابلحل، اغلب سبب کندی عبور مواد میگردند. ولی از آنجائی که هر دو نوع فیبر آب را جذب میکنند، هر دو باعث نرمی و حجیم شدن مدفوع شده و مانع یبوست میشوند.
شواهدی وجود دارد که نشان میدهند فیبرهای قابلحل میتوانند در کاهش میزان کلسترول خون مؤثر باشند. بهطورکلی فیبرهای غیرقابلحل در پیشگیری و درمان یبوست مفید هستند.
یکی از بهترین منابع برای هر دو نوع فیبر (قابلحل و غیرقابلحل) محسوب میشوند. یک وعده شامل ۲/۱ فنجان از انواع حبوبات پخته مثل لوبیا قرمز، لوبیای چشمبلبلی و انواع دیگر لوبیا در حدود ۴ تا ۷ گرم فیبردارند که تقریباً نیمی از آن قابلحل است.
سبوس گندم تقریباً بهطور کامل غیرقابلحل است و برای برطرف کردن یبوست عالی هست. سبوس در تمامی فرآوردههای حاصل از گندم سبوسدار یافت میشود. سبوس جو نیز حاوی مقدار زیادی فیبر است بهطوریکه بیش از نیمی از آن قابلحل هست.
معمولاً مصرف میوهها باپوست سالم آنها توصیه میشود. بهطورکلی میوهجات منبع بسیار عالی از فیبرهای غیرقابلحل هستند. بهعلاوه، بیش از نیمی از فیبر موجود در سیب، هلو، آلو، موز و مرکبات قابلحل است.
تا حد امکان حبوبات سبوسدار، نان و کراکرهای تهیهشده از غلات کامل مصرف نمایید. برنج قهوهای یا برنج وحشی نیز فیبر زیادی دارند و موجب تنوع وعده غذایی میشوند.
تمامی سبزیها که به رژیم غذایی افزوده میشوند تا حدی دارای فیبرهای غیرقابلحل هستند. کلم برکلی، هویج خام و گلکلم، منابع غنی از فیبرهای قابلحل میباشند.
یک ماده غذایی عالی و کمکالری حاوی فیبر بهحساب میآید.
بعد از ضایعه نخاعی نیاز بدن به مایعات افزایش پیدا میکند، بهخصوص موقعی که سعی در بهبود زخمها داشته باشیم. ازآنجاکه بهبودی و حفظ عملکرد بدن نیازمند مایعات است، کاهش مایعات بدن منجر به کندتر شدن فرآیند بهبودی خواهد شد؛ بنابراین اطمینان حاصل کنید که روزانه حداقل ۱۰ تا ۱۲ فنجان از نوشیدنیهای مختلف ( بدون کافئین) نوشیده باشید.
اگر به هر دلیلی برای نوشیدن مایعات محدودیت دارید، لازم است که با گروه توانبخشی خودتان صحبت کنید تا آنچه با نیازهای شما مطابقت دارد را تعیین نمایند.
دیسک بین مهرهای به موازات بالا رفتن سن، مایع خود را از دست میدهد و خشک میشود. در نتیجه فشردگی دیسک رخ میدهد که به نوبه خود میتواند به تخریب و تلاشی حلقهی خارجی محکم دیسک بیانجامد و به این ترتیب هسته یا داخل حلقه امکان بیرون زدن از جایگاه خود و برجسته شدن را مییابد؛ به این عارضه بیرون زدگی دیسک کمر میگویند. اما امروز در این مقاله از سری مقالات سایت دکتر جباری قصد داریم چند راه برای درمان خانگی دیسک کمر به شما معرفی کنیم. اگر مایل به کمک به روند درمان دیسک کمر در خانه دارید، تا انتهای متن با ما همراه باشید.
متاسفانه دیسک کمر عارضه ای است که بسیاری از مردم را درگیر کرده و خیلی اذیت کننده است. روش های درمان دیسک کمر زیاد بوده که پیشنهاد می کنم برای مطالعه آن ها وارد لینک شوید.
در درمان خانگی دیسک کمر با کیسه یخ، توصیه میشود که در ۴۸ ساعت نخست، از کیسه یخ برای رفع التهاب استفاده کنید. ماساژ با یخ به آهسته شدن تکانههای عصبی و رفع التهاب کمک میکند و به این ترتیب مانع از گرفتگی عضلات میشود. کمپرس سرد باعث منقبض شدن رگها میشود و وقتی کمپرس برداشته میشود، خون دوباره ناحیه دردناک را پر میکند و به این ترتیب فرآیند تسکین درد و التیام بافت آسیب دیده تسریع میشود.
پد حرارتی، کیسه آب گرم، بستن با پارچه گرم و حتی حمام آب داغ در دو روز نخست، درد برای رفع گرفتگی عضلات مفید است. گرما باعث کشیده شدن بافتهای نرم، اتساع رگ و کاهش سیگنالهای درد میشود و به این ترتیب درد و ناراحتی را تسکین میدهد.

بسیار مهم است که فشار روی دیسک کمر را به حداقل برسانید. از پوشیدن کفش پاشنه بلند، خوابیدن روی شکم و ایستادن یا نشستن طولانی مدت خودداری کنید. هنگام بلند کردن بارهای سنگین خم نشوید و به جای کمر از زانوها و لگنتان استفاده کنید. از خم شدن و دراز کردن مکرر دست پرهیز کنید. همچنین سعی کنید که در زمان نشستن یا ایستادن حالت اندامی مناسبی داشته باشید.
برخی از حالت های بدن برای خواب به تسکین درد فتق دیسک کمر می شوند. درد ناشی از مشکل فتق دیسک در شب ها تشدید می شود. با خوابیدن در حالتی که فشار از روی ستون مهره ها گرفته شود می توانید این درد را به حداقل خود برسانید. از جمله گزینه های مناسب می توان به موارد زیر اشاره کرد:
بسته به ناحیه فتق دیسک کمر، مدل خوابیدن در شب و جایی که باید بالش را قرار دهید متغیر است. از چندین بالش و مدل خوابیدن متعدد استفاده کنید تا بهترین گزینه مناسب خود را پیدا نمایید.
درمان خانگی دیسک کمر با داروی گیاهی یعنی استفاده از داروهای گیاهی که می تواند التهاب در بدن از جمله در دیسک کمر را کاهش دهد.
۱) استفاده از خرمای بدون هسته بدون هسته و با قطر حدود ۲ سانتی متر موجب اثرات ضد التهابی شدید و بسیار موثرتر از پماد های موجود در بازار می شود. آنچه سخت است این است که حدود یک بسته خرمای بدون هسته به مدت ۴۸ ساعت جهت درمان گیاهی دیسک کمر و کاهش التهاب باید روی منطقه التهاب قرار گیرد.
۲) زنجبیل یکی از گیاهانی است که در درمان گیاهی دیسک کمر و آرتروز ها استفاده می شود. دم نوش آن با شدت زیاد در کاهش التهاب موثر است.
۳) بید به دلیل ماده سالیسیلاتی آن در کاهش التهاب دیسک کمر تاثیر به سزایی دارد و از دیر باز به عنوان یکی از دارو ی گیاهی دیسک کمر استفاده می شده است.


قدم اول برای درمان خانگی دیسک کمر با ورزش تقویت عضله ورزش استاتیک می باشد که همه می توانند انجام دهند؛ اما افرادی که کمردرد و خصوصا دیسک کمر دارند و یا دردهای سیاتیک با انتشار به پا دارند باید ورزش را زیر نظر پزشک متخصص آموزش ببینند، چه بسا بعضی از ورزش ها مشکل سیاتیک و فتق را تشدید می کنند.
به کلیه بیماران تاکید می کنم ورزش باید در مرحله کاهش درد شروع شود. ورزش در زمانی که درد زیاد دارید موجب تشدید علائم دیسک کمر می شود.
بعد از کاهش درد یکی از مهمترین ورزش های ایزومتریک در بیماران مبتلا به دیسک کمر ورزش تیلتینگ می باشد. شاید ساده ترین ورزش برای دیسک کمر خفیف هم همین تیلتینگ می باشد. شاید این ورزش را بتوان ورزش کلیدی در درمان و پیشگیری از دیسک کمر عنوان کرد. در این ورزش بیمار دراز می کشد و پاهای خود را جمع می کند و کمر خود را به پایین فشار می دهد و برای ۱۰ ثانیه این ورزش را انجام می دهد.
ورزش دوم دیسک کمر ورزش کشش عضله پیریفورمیس می باشد. در این ورزش در شرایطی که دراز کشیده اید ، پای خود را روی پای دیگر بیاندازید و در جهتی مطابق به شکل از لبه خارجی زانو لگن را بکشید که عضله پیریفورمیس و محل خروج سیاتیک شما کشیده شود. این کشش را ۱۵ ثانیه نگه دارید و ۵ بار تکرار کنید.
ورزش سوم دیسک کمر از جمله ورزش های سری مک کنزی می باشد. در شرایطی که روی شکم خوابیده اید و زیر آن بالش گذاشته اید، سر و گردن را مطابق شکل بالا بیاورید و ۱۰ ثانیه نگه دارید. کمی صبر کنید اگر با این ورزش احساس آرامش در کمر یا پای خود داشتید ۱۰ مرتبه دیگر این ورزش دیسک کمر را ادامه دهید.لطفا در این ورزش دقت کنید فقط باسن بچرخد ولی کمر از روی زمین بلند نشود .
ورزش چهارم دیسک کمر ، پای خود را مطابق شکل در شکم خود جمع کنید و هر طرف را ۱۰ ثانیه بکشید و ۱۰ مرتبه تکرار کنید. در این کشش محل اتصال کمر به لگن باید کشیده شود.
قدم بعد در ورزش های دیسک کمر ، ورزشهای دینامیک و حرکتی می باشد که بیشترین تاثیر را در تقویت عضلات و اطراف آن دارد و به این شیوه مانع کمردرد می شوند شامل شنا، راهپیمایی در سطوح غیر شیب دار و غیر ناهموار و دوچرخه ثابت دارای پشتی کمر می باشد .متذکر می شوم این ورزشها باید بعد از ورزش های استاتیک که در بالا توضیح دادیم انجام شود و به این طریق عضلات اطراف دیسک کمر دوباره بازسازی شده و قوی باقی بمانند.
بیمار مبتلا به دیسک کمر که مکمل های غذایی توصیه شده توسط متخصص تغذیه خوب را مصرف می کند ، زودتر از سایر افراد مبتلا به این عارضه بهبود می یابد.
تغذیه سالم به منظور درمان دیسک کمر در منزل نقش بسیار مهم و مستقیمی در سلامت ستون فقرات و در بهبود دیسک ها و سطوح مفاصل ستون فقرات از نظر بیولوژیکی داخلی دارد. با توجه به اهمیت ستون فقرات ، یک رژیم غذایی سرشار از کلسیم، یک رژیم سالم برای استخوان و درمان خانگی دیسک کمر است.
استخوان های خود را با خوردن مواد غذایی ذیل بیمه کنید:
تقویت ترمیم ستون فقرات در سطح سلولی با غذاهای فوق العاده مانند:
در مقابل غذاهایی وجود دارد که باید از آنها دوری کنید.زیرا می توانند التهاب و درد ناشی از کمردرد را تشدید کنند.:
به طور کلی تغذیه مناسب راهکار خوبی برای درمان خانگی دیسک کمر می باشد.هر غذا و یا نوشیدنی که وارد مصرف می کنید مستقیماً بر سلامت شما تاثیر می گذارد. با داشتن رژیم غذایی مناسب ، قدرت بدنی بیشتری را به بدن خود بدهید.رژیم غذایی فوق،رژیم درمانی عمومی می باشد.
در ابتدا یک سؤال، آیا شک دارید که یک عصب تحت فشار در گردن شما دلیل سردردهایتان است؟ عصب تحت فشار گردنی هنگامی رخ میدهد که ریشه یک عصب در ناحیهای مانند گردن تحت فشار یا تحریک قرار میگیرد. در پزشکی به این وضعیت رادیکولوپاتی گردنی میگویند. این وضعیت در مردان شایعتر است و بیشتر در افراد ۵۰ تا ۵۴ سال شیوع دارد و با چند علامت قابل تشخیص است.
گرچه غالباً اولین علامتی نیست که توصیف میشود، اما بسیاری از افرادی که به اختلال عصب تحت فشار گردنی مبتلا هستند از سردرد رنج میبرند. هنگامی که ریشههای عصب فوقانی درگیر میشوند، سردرد به عنوان سردرد سرویکوژنیک توصیف میشود. با این حال، سردردهای ناشی از اعصاب پایین گردن شایعتر هستند.
معمولاً احساس درد در همان طرفی است که ریشه عصب آسیب دیده قرار دارد و همان محل معمولاً به عنوان منبع درد توصیف میشود. غالباً، سردرد از پشت سر به سمت پیشانی تیر میکشد و هنگامی که عضلات گردن در همان طرف عصب فشرده را فشار میدهید، آرامش خاصی حس میکنید.
همچنین علائم دیگر عصب تحت فشار گردن ممکن است شامل موارد زیر باشد:
لازم به ذکر است علائمی مانند تب، کاهش ناگهانی وزن، دردی که مخصوصاً در شب شدیدتر است یا داشتن سابقه سرطان یا سیستم ایمنی سرکوب شده (همراه با این درد جدید) نیاز به مراقبت فوری پزشکی و مراجعه به اورژانس دارد.
شرایط خاص پزشکی مانند سرطان، آبسه ستون فقرات یا بیماری به نام میلوپاتی گردنی نیز میتواند باعث علائمی بسیار شبیه به درد گردن رادیکولیت باشد.
به طور کلی، عصب گیره شده در گردن تحت یکی از شرایط زیر ایجاد میشود:
معاینه جسمی کامل توسط پزشک، ممکن است تمام چیزی باشد که شما برای تشخیص عصب تحت فشار گردنی نیاز دارید. همچنین پزشک احتمالاً رفلکسهای شما را نیز بررسی میکند، چراکه ممکن است رفلکسهای عمقی تاندون (بخصوص از ناحیه سه سر) وجود داشته باشد.
یک آزمایش تشخیصی مانور Spurling نامیده میشود که در آن دکتر و یا متخصص سر شما را در حالی که به طرف آسیب دیده خم شده به سمت بالا یا پایین فشار میدهد ۳ اگر این فشار رو به پایین علائم با تولید علائم مذکور همراه بود (مانند درد، بی حسی یا گزگز) پس میتوان تشخیص داد که شما مبتلا به عصب تحت فشار هستید.
تصاویر عکسبرداری مانند تصویربرداری رزونانس مغناطیسی (MRI)، تصویر توموگرافی کامپیوتری ستون فقرات (CT ستون فقرات گردنی)، یا میلوگرافی توموگرافی کامپیوتری (CT میلوگرافی) نیز میتوانند تشخیص عصب تحت فشار گردنی را را تأیید کند. اما همیشه لازم نیستند. ۳
از تصویربرداری بیشتر برای رد کردن بیماریهای جدی یا حتی تهدید کننده زندگی که به درد گردن مربوط میشود استفاده میکنند؛ مانند فشردگی نخاع، عفونت، سکته مغزی یا حتی سرطان و یا ترومای شدید در صورت ضربه (مانند بعد از تصادف اتومبیل)
در پایان، اگر فکر میکنید سردرد شما یکی از علائم احتمالی عصب تحت فشار است، لطفاً به پزشک مراجعه کنید تا مورد ارزیابی صحیح قرار بگیرید.
ضد التهابهای غیر استروئیدی NSAIDs)) به طور کلی برای تسکین درد حاد از یک عصب تحت فشار گردنی تجویز میشوند. گاهی نیز از استروئیدهای خوراکی استفاده میشود، اما به دلیل عوارض جانبی بالقوه باید از مصرف طولانی مدت آن اجتناب شود.
مثل همیشه، لطفاً قبل از مصرف هر دارویی با پزشک خود مشورت کنید، زیرا همه آنها اثرات جانبی بالقوهای دارند. به عنوان مثال، شل کنندههای عضلانی ممکن است باعث آرامش شوند و NSAID ها میتوانند باعث زخم معده و خونریزی، مشکلات کلیوی و واکنش آلرژیک در برخی از افراد شوند.
فیزیوتراپی نیز یک درمان مکمل است که میتواند داروهای رادیکولوپاتی عصب گردن را همراهی کند. ۳ بلوک عصبی که در آن استروئیدها به عصب آسیب دیده تزریق میشوند تا التهاب را تسکین دهند، همچنین یک عمل است که در صورتی که فرد با وجود مصرف دارو و فیزیوتراپی به درد خود ادامه دهد، گاهی اوقات استفاده میشود.
اگر علایم افرادی که تحت رادیکولوپاتی گردنی قرار دارند با وجود درمانهای فوق (معمولاً چهار تا شش هفته) همچنان ادامه داشته باشد، آنها اغلب برای تصویربرداری و جراحی ستون فقرات ارجاع داده میشوند.
هنگامی که با «درد رادیکول» در گردن به پزشک مراجعه میکنید، پزشک ابتدا علائم خطرناک دیگر را مورد ارزیابی و بررسی قرار میدهد. برای مثال:
در صورت وجود علائم خطرناک، پزشک آزمایش خون، تصویربرداری از سر یا گردن را تجویز میکند، شما را به متخصص ارجاع میدهد یا احتمالاً شما را به اورژانس میفرستد. همه چیز بستگی به تشخیص آنها و فوریت شرایط دارد.
اگر نگرانیها بابت علائم خطرناک دیگر رفع شد و پزشک شما «عصب تحت فشار گردنی» یا رادیکولوپاتی گردنی را تشخیص دهد، احتمالاً مدیریت محافظه کارانه را برای تقریباً دو تا هشت هفته توصیه میکند.
مدیریت محافظه کارانه به روشهای غیر تهاجمی اشاره دارد که میتواند تا زمان رفع تحریک و فشرده سازی عصب، باعث تسکین ناراحتی شما شود (معمولاً ترکیبی از داروها و فیزیوتراپی)
از نظر تمرین و فعالیت ورزشی، بهتر است فعالیت بدنی که موجب تشدید درد میشود نداشته باشید. البته دقت کنید که خوابیدن در رختخواب به مدت طولانی و بی تحرکی میتواند بهبودی شما را به تأخیر بیندازد. بهترین شرایط برای شما این است که به کارهای روزمره خود ادامه دهید و فعالیتهای اذیت کننده و تشدید کننده درد را محدود کنید.
هنگامی که درد حاد با دارو بهبود یافت، پزشک شما فیزیوتراپی را برای کمک به شما در حفظ و گسترش دامنه حرکت گردن و همچنین تقویت عضلات گردن / کمر / شانه توصیه میکند. از دیگر روشهای درمانی که پزشک ممکن است برای عصب تحت فشار پیشنهاد کند، استفاده از گردن بند طبی یا بالش یا تراکشن گردن است.
اگر بعد از شش تا دوازده هفته، علائم شما ادامه داشت، پزشک احتمالاً ارزیابی جهت فرآیند تشخیص مجدد را آغاز میکند. برای مثال احتمالاً تصویر برداری MRI یا CT اسکن از قسمت فوقانی ستون فقرات را تجویز میکند. ۱ همچنین ممکن است یک مطالعه هدایت عصب (NCS) و الکترومیوگرافی (EMG) را نیز توصیه کند. گاهی اوقات تشخیص شما پیچیدهتر است و برای درک بیشتر منبع درد شما نیاز به مراقبت توسط یک متخصص ستون فقرات هستید.
با وجود رادیکولوپاتی مداوم گردنی، علیرغم روشهای درمانی محافظ کارانه، گزینههای درمانی دیگری نیز وجود دارد که عبارتند از:
اگر رادیکولوپاتی گردنی شما با مدیریت محافظه کارانه بهبود نیافته و یا دچار ضعف شدیدتر شوید، مانند اختلال در بلند کردن بازو و سخت شدن حرکت دادن آن، جراحی یک روش منطقی است. ۱ همچنین اگر کوچکترین اثری از درگیری گردن مبنی بر میلوپاتی در تصویر برداری از نخاع وجود داشته باشد، پزشک با یک جراح جهت انجام عمل جراحی مشورت میکند. تعیین نیاز به جراحی موضوعی است که باید با دقت در مورد آن صحبت کنید تا اطمینان حاصل شود که مزایای آن بیشتر از آسیبهای احتمالی است.
خبر خوب این است که اکثریت غالب مردم مبتلا به عصب تحت فشار گردنی، به طور مطلوبی از طریق مدیریت محافظه کارانه بهبود مییابند. ۱ گفته شد، برخی از آنها عود میکنند و باید پروسه قبلی خود را که شامل دارو و یا فیزیوتراپی میشد تکرار کنند. مهم است که برنامه تشخیص و درمان خود را با پزشک مرور کنید تا بهبود و راحتی شما به حداکثر برسد.