تومور سی پی انگل چیست و علل ایجاد آن کدامند؟
تومور سی پی انگل نوعی تومور خوش خیم مغزی است که در عصب هشتم جمجمه ایجاد میشود. دلیل این تومور، رشد آهستهی سلولهای شوآن (Schwann) است. این سلولها پوشانندهی عصب هشتم هستند. درواقع این تومور با نام تومور زاویه مخچه معروف است که در زاویه مخچه، ناحیهی بین پایین مغز و ساقه مغز، و بخشی از مغز که به نخاع فرد متصل میشود، ایجاد میگردد. خوش خیم بودن این تومورها به معنای غیر سرطانی بودن آنها است. این تومور افراد را بیشتر در سنین میانسالی درگیر میکنند.
در این مقاله از وبسایت دکتر رضا جباری، فوق تخصص مغز و اعصاب و ستون فقرات، به بررسی علت ایجاد تومور CP Angle، علائم و نحوه تشخیص آن خواهیم پرداخت.
علت تومور سی پی انگل
اغلب پزشکان گزارش دادهاند که این عارضه بر اثر نقص در کروموزوم ۲۲ رخ میدهد. این ژن در حالت عادی، نوعی پروتئین میسازد. این پروتئین مسئول کنترل سلولهای شوان است و از بروز تومور جلوگیری میکند. اگر این کروموزوم دچار نقص شود، کنترل سلولهای شوآن از دسترس خارج شده و رشد فزایندهای در این سلولها اتفاق میافتد. دلیل ناقص شدن این ژن را امواج موبایل و پارازیتهای ماهوارهای اعلام کردهاند. اما در حال حاضر، علت دقیق نقص این ژن مشخص نشده است.
علت دیگری که برای بروز این تومور مشخص شده است، نوعی جهش ژنتیکی است. این جهش ژنتیکی یک نقص در نوروفیبروماتوز ۲ است. نوروفیبروماتوز ۲ نوعی جهش ژنتیکی است که از مادر و پدر به فرزند منتقل میشود. در این حالت، رشد تومورها روی عصبهای تعادلی دو طرف سر شروع میشود. شایان ذکر است که این جهش ژنتیکی تنها در ۵% بیماران دیده میشود و اتفاقی نادر به شمار میآید. تومورهای سی پی انگل که بر اثر نوروفیبروماتوز ۲ ایجاد میشوند، معمولا دو طرفه- در دو نیمکره مغز- بوجود میآیند.
همچنین تومورهای منفرد که بیشتر در دهه چهارم تا ششم زندگی، در یکی از نیمکرههای مغز ایجاد میشوند، دلیل سوم تومورهای CP Angle هستند.
علائم تومور سی پی انگل
تومور سی پی انگل در عصب هشتم جمجمه ایجاد میشود. از آنجایی که عصب هشتم از گوش داخلی به مغز منتهی میشود و شاخههای آن با شنوایی و تعادل فرد ارتباط مستقیم دارند، لذا وجود تومور سی پی انگل باعث کاهش شنوایی و اثراتی بر گوش و تعادل میشود. در ادامه به هر یک از علائم تومور سی پی انگل میپردازیم.
- زنگ زدن گوش در سمتی که آسیب دیده است؛
- عدم ثبات و تعادل به خصوص هنگام راه رفتن؛
- سرگیجه؛
- سردرد؛
- خوابآلودگی؛
- ضعف و اسپاسم عضلات صورت؛
- مشکلات بینایی از جمله دو بینی و تاری دید؛
- بی حسی صورت که در موارد حاد و شدید، باعث از دست رفتن قدرتت حرکت عضلات آن میشود؛
- از دست دادن یکباره قدرت شنوایی- البته این اتفاق گاهی برای فرد رخ میدهد.

تشخیص تومور سی پی انگل
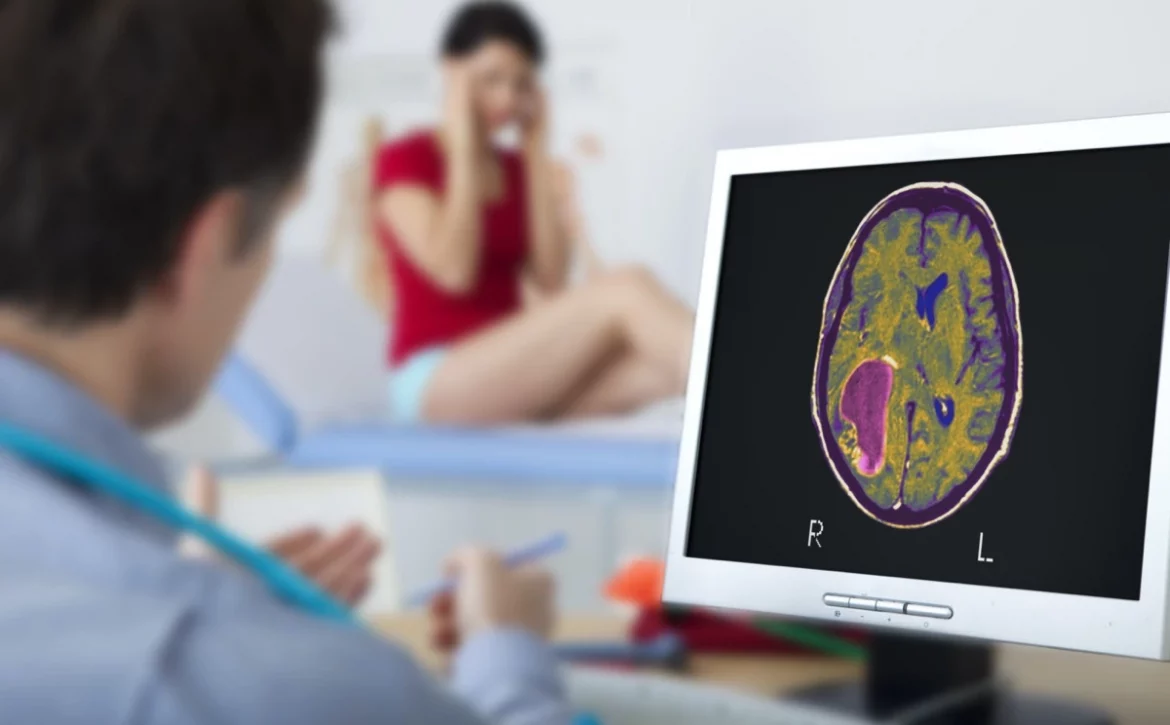
برای تشخیص تومور سی پی انگل، از CT اسکن یا تصاویر MRI استفاده میکنند. تصاویر سی تی اسکن برای مشخص کردن آسیبهای وارده به سی پی انگل به دلیل وجود تومور گرفته میشوند. MRI نیز به منظور تصویربرداری از سر و کانال شنوایی انجام میشود. اما در ابتدا، پزشک متخصص مغز و اعصاب به بررسی علائم فیزیکی و عصبی میپردازد. همچنین برخی آزمایشاتی که در ادامه ذکر خواهند شد، برای تشخیص تومور سی پی انگل به کار میروند.
- تست شنواییسنجی؛ با این هدف که بیمار را نسبت به فرکانسهای صوتی بسنجند و میزان بلندی و کوتاهی صدای تولید شده برا بیمار را ثبت کنند؛
- الکترونیستاگموگرافی یا تست تعادل؛
- معاینه اعصاب مرکزی؛
- معاینه کامل وضعیت، علائم و عوارض مخچه؛
- آزمون افتراق تکلم برای مشخص ساختن میزان آسیب وارده به بخشهای مختلف سی پی انگل؛
- آنژیوگرافی تشدید مغناطیسی (MRA) برای بررسی احتمال گرفتگی عروق مغزی در محل سی پی انگل؛
- تصویربرداری از عروق خونی با تشدید مغناطیسی (MRV) برای بررسی احتمال گرفتگی عروق مغزی در محل سی پی انگل؛
- تصویربرداری MRS برای بررسی طیف شیمیایی مواد و میزان تغییر بافت در تومورهای سی پی انگل؛
- تست شنوایی از ساقه مغز، به منظور دریافت و ثبت پاسخ شنیداری برانگیخته از ساقه مغز.
درمان تومور سی پی انگل
درمان تومور سی پی انگل به محل تومور، اندازه، جنس، منشاء و میزان گسترش آن بستگی دارد. هر یک از روشهای زیر توسط پزشک متخصص مغز و اعصاب بررسی شده و بهترین درمان به بیمار ارائه میشود.
دارو درمانی
داروها به کاهش علائم و عوارض ناشی از تومور CP Angle کمک میکنند. بخش عمدهای از این داروها را مسکنها تشکیل میدهند. شایان ذکر است که به هیچ عنوان نباید از این داروها به صورت خودسر استفاده کنید؛ بلکه نظر پزشک متخصص مهم است.
پرتو درمانی
پزشک متخصص برای درمان افراد مسن و اشخاصی که تومورهای زیر سه سانتیمتر دارند، از روش پرتو درمانی یا استریو تاکتیک (Stereotactic Radiosurgery) استفاده میکند. در این روش، از پرتو گاما به منظور توقف رشد تومور استفاده میکنند. این روش در طولانی مدت جواب میدهد و بیمار باید به دفعات تکرار آن پایبند باشد. این روش به منظور جلوگیری از عارضههای شنوایی و اعصاب انجام میگیرد.
کنترل بیماری
کنترل بیماری در اوایل رشد تومور رایجتر است؛ زیرا در این مرحله، علامتی در بیمار دیده نمیشود و علائم زندگی او را دچار مشکل و اختلال نکردهاند. در این روش، پزشک متخصص تومور و علائم آن را زیر نظر میگیرد و هر چند ماه یکبار، از تصاویر سی تی اسکن استفاده میکند تا اندازه و رشد آن را کنترل کند. این روش مانند پرتو درمانی، برای افراد مسن یا اشخاصی که شرایط جراحی ندارند، گزینه مناسبتری است.
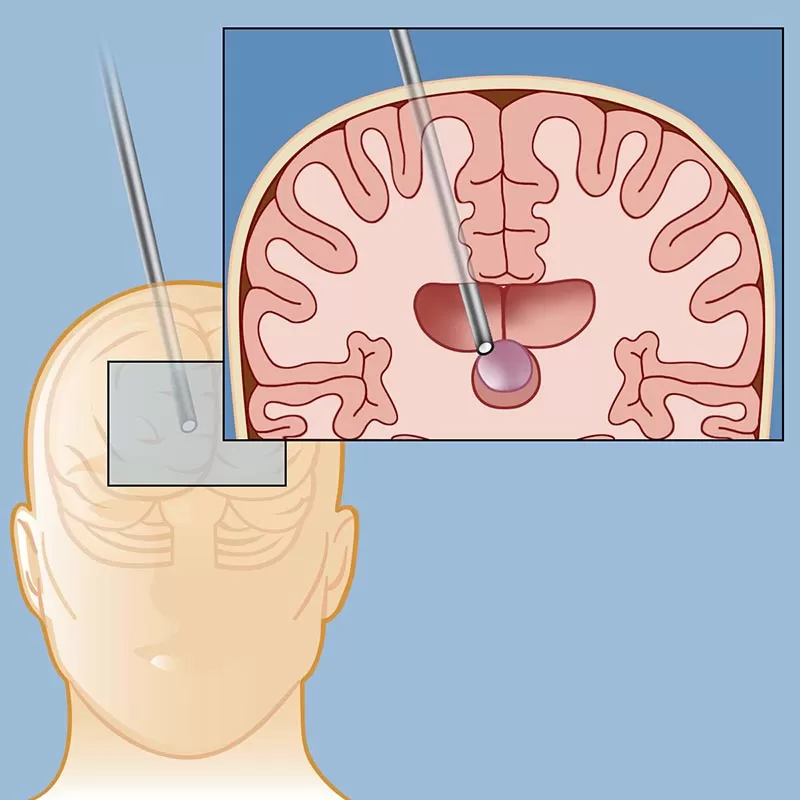
جراحی
جراحی تومور سی پی انگل بهترین و مطمئنترین روش درمانی این عارضه است. در این روش، پزشک متخصص با توجه به محل قرارگیری تومور و پیشرفت آن، از روشهایی مانند جراحی از داخل حفره گوش یا شکاف جمجمه استفاده میکند. اگر تومور به نقاط حساس گوش یا مخچه مغز نزدیک شده باشد، جراحی پر خطر و پر ریسک خواهد بود.
سخن پایانی
سی پی انگل یک تومور خوش خیم غیر سرطانی است که در عصب هشتم جمجمه رشد میکند. برای درمان این تومور از روشهایی نظیر پرتو درمانی، دارو درمانی و جراحی استفاده میشود. درمان با توجه به نظر پزشک انجام میشود. اگر علائمی همچون سرگیجه، سردرد، وزوز گوش و عدم تعادل را به مدت طولانی تجربه میکنید، حتما به متخصص مغز و اعصاب و استخوان مراجعه کنید تا هرچه زودتر عارضه یا بیماری تشخیص داده شده و درمان مناسب را دریافت کنید.